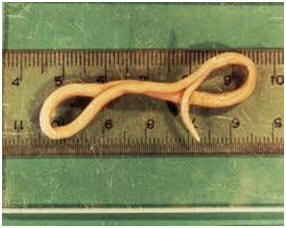
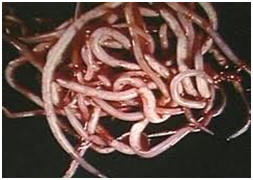
TOKSOKAROZA – BARDZO CZĘSTA CHOROBA WYWOŁANA PRZEZ PASOŻYTA Z PIASKOWNICY
Wszystkie zwierzęta domowe mogą nas i nasze dzieci zarazić pasożytami wywołującymi różne choroby odzwierzęce a najczęściej lambliozą, toksokarozą i toksoplazmozą. Toxocaroza wywołana jest przez bardzo rozpowszechnionego wśród psów pasożyta – glistę psią.
CHARAKTERYSTYKA PASOŻYTA
Toxocara jest kosmopolitycznym nicieniem bytującym w jelicie cienkim, głównie młodych psów (Toxocara canis – glista psia) ale też kotów (Toxocara cati – glista kocia) i innych zwierząt mięsożernych (np: lisy, wilki). Dojrzałe glisty bytujące w jelitach zwierząt wytwarzają jaja, które wydalane są do środowiska zewnętrznego wraz z odchodami. W optymalnych warunkach (odpowiednia temperatura oraz wilgotność) po 2-3 tygodniach uzyskują zdolność zarażania innych zwierząt a także człowieka. Zarażają się nimi najczęściej dzieci, bawiąc się ze zwierzętami, jedząc niemyte warzywa i owoce, bądź przebywając w środowisku skażonym jajami wydalonym przez zakażone zwierzęta (np: piaskownica, plaże, ziemia w ogródku, place zabaw w parkach, trawniki miejskie, osiedlowe, przydomowe, owoce leśne).
WĘDRÓWKI GLISTY PSIEJ W ORGANIZMIE CZŁOWIEKA CZYLI W JAKI SPOSÓB DOCHODZI DO WYWOŁANIA CHOROBY
Z połkniętych przez człowieka jaj glisty psiej wykluwają się z larwy glisty, przenikają przez ściany jelita cienkiego i drogą krwionośną wędrują do różnych narządów, w których ostatecznie osadzają się. Większość larw ginie w wątrobie, ale te, które przeżyją są bardzo niebezpieczne, bo mogą wędrować do tkanki płucnej, nerek, serca, mięśni, ośrodkowego układu nerwowego, a nawet gałki ocznej. Larwy cechuje duża żywotność – pozostają żywe w organizmie do dwóch lat a czasem i dłużej.
OBJAWY TOKSOKAROZY
visceral larva migrans – zespół larwy trzewnej wędrującej
Objawy toksokarozy nie są typowe i mogą przypominać wiele innych chorób.
Zależą od:
- rodzaju zaatakowanego narządu,
- od masywności inwazji pasożytem
- od osobniczych cech organizmu.
– Pierwsze stadium toksokarozy – reakcja zapalna i nadwrażliwość (alergie) na obecność larw w organizmie
Objawy: wysypka, duszności, przewlekły kaszel, osłabienie, brak apetytu
– Drugie stadium toksokarozy – zależy od zaatakowanego narządu
Wyróżniono 3 postacie choroby:
- toksokaroza trzewna (larwy znajdują się w różnych narządach wewnętrznych, np. w wątrobie, nerkach, sercu, w płucach),
- toksokaroza oczna (larwy w oku) – w skrajnych przypadkach może doprowadzić do utraty wzroku,
- toksokaroza mózgowa, czyli neurotoksokaroza (larwy w mózgu)
Toksokaroza utajona (bezobjawowa)
Czasami toksokaroza przebiega zupełnie bezobjawowo, czyli objawy mogą w ogóle nie występować lub być bardzo słabo wyrażone i jedynymi wskaźnikami zakażenia może być podwyższony poziom eozynofilów we krwi obwodowej i obecność swoistych przeciwciał przeciw Toxocara w surowicy.
Toksokaroza czy przeziębienie ?!
Czasem objawy mogą przypominać przeziębienie czy grypę
- ogólne osłabienie,
- bóle głowy, bóle kończyn, bóle brzucha
- brak apetytu,
- gorączka,
- wzmożona potliwość,
- wysypki ,
- u niektórych chorych pojawia się nadpobudliwość, mdłości, albo drgawki,
- u dzieci często występują zakażenia tkanki płucnej i wtedy pojawiają się jeszcze kaszel i duszność
LECZENIE
- Część chorych na toksokarozę nie jest leczona, ponieważ nie występują u nich objawy.
- Potwierdzona toksokaroza – preparaty przeciwrobacze.
- Uwaga ! Larwy nawet po zabiciu mogą być przyczyną silnych reakcji alergiczno-zapalnych (uwolnienie dużej ilości alergenów larw).
- W przypadku umiejscowienia się pasożyta w oku ( częste), konieczna jest opieka okulisty w celu sprawdzania zmian na dnie oka.
- Odpowiednie leczenie powoduje ustąpienie ostrych objawów, a wskaźniki laboratoryjnie powoli normalizują się. Odczyny serologiczne ( poziom przeciwciał w klasie IgG) długo są podwyższone.
PROFILAKTYKA (zapobieganie)
Jak uchronić się przed pasożytami
Toksokaroza przenoszona jest na ludzi wówczas, gdy nie są przestrzegane zasady higieny.
- Psom należy podawać tabletki odrobaczające przynajmniej raz do roku, a szczeniakom cztery razy w ciągu pierwszego roku życia. Zakażone zwierzęta wydalają kilka tysięcy jaj na dobę. Jaja z larwami mogą znajdować się także na sierści.
- Nie powinno się dopuszczać do kontaktów dzieci z nieznanymi psami, kotami i innym zwierzętami.
- Konieczna jest ochrona miejsc zabaw dzieci (np. piaskownice) przed zanieczyszczeniem odchodami zwierząt.
- Należy zobowiązać właścicieli psów i kotów do sprzątania odchodów swoich zwierząt.
- Ważna jest okresowa wymiana piasku w piaskownicach. Tam larwy mogą przeżywać wiele lat.
- Bardzo istotne są podstawowe zasady higieny – mycie rąk po powrocie do domu, po pracy w ogrodzie, przed jedzeniem, po kontakcie ze zwierzętami.
- Dzieciom powinno się często obcinać paznokcie.
- Należy myć pożywienie (np. jarzyny, owoce także leśne, grzyby, zioła), które często jest skażone glebą zawierającą jaja pasożytów
DIAGNOSTYKA
Jak rozpoznać toksokarozę
- Badanie morfologii krwi obwodowej
W miejscu, gdzie osiedlił się pasożyt gromadzą się komórki kwasochłonne – eozynofile. W trakcie infekcji liczba eozynofili wzrasta do 40-50% albo jeszcze bardziej i to jest jedyny charakterystyczny wskaźnik tej choroby wykrywany w badaniach morfologii krwi. Zwiększenie liczby tych komórek występuje także w innych chorobach pasożytniczych, alergicznych, czy nowotworowych. Dlatego też eozynofilia nie pozwala na postawienie diagnozy, lecz znacznie do niej przybliża. W badaniu morfologii krwi obwodowej można też stwierdzić zwiększenie liczby leukocytów, czyli białych krwinek
- Badanie poziomu immunoglobulin
Badając skład białek surowicy dostrzega się hipergammaglobulinemię (podwyższenie immunoglobulin IgM, IgG i IgE).
- USG brzucha
Podczas wykonywania USG brzucha można uwidocznić powiększenie węzłów chłonnych w jamie brzusznej w okolicy wątroby lub śledziony.
brzusznej w okolicy wątroby lub śledziony.
- Odczyny serologiczne
Jednak najważniejsze dla rozpoznania choroby jest wykrycie podwyższonego miana swoistych przeciwciał przeciwko Toxocara.
- Badania kału u psów i kotów na obecność jaj glisty
W LABORATORIUM WYKONUJEMY ODCZYN SEROLOGICZNY (IMMUNOENZYMATYCZNY) WYKRYWAJĄCY PRZECIWCIAŁA W KLASIE IgG PRZECIWKO TOXOCARA CANIS